Causa comum de dor nas costas, o desgaste progressivo dos discos intervertebrais está diretamente associado ao envelhecimento do organismo
A discopatia degenerativa é uma alteração associada ao envelhecimento fisiológico dos discos intervertebrais e é considerada uma das principais causas de dores na coluna. Este desgaste natural se inicia entre a adolescência e o começo da vida adulta e progride com o passar dos anos podendo ser acelerado por alguns fatores de risco como predisposição genética, hábitos de vida, doenças associadas e algumas atividades laborais.
A presença de uma discopatia degenerativa não significa necessariamente que o paciente tem uma hérnia de disco ou outra complicação associada, mas que há um risco aumentado para o desenvolvimento dessas alterações. De maneira simplificada, a degeneração do disco intervertebral significa que o disco está perdendo sua estrutura original, o que impacta diretamente em sua capacidade de amortecimento e estabilização.
Entenda o que é o disco intervertebral e sua função
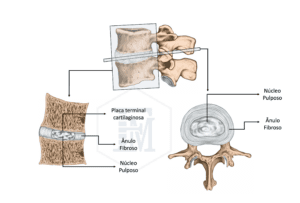
Os discos intervertebrais são estruturas fibrocartilaginosas flexíveis localizadas entre os corpos vertebrais de duas vértebras adjacentes. Eles são compostos por um núcleo gelatinoso bem hidratado, chamado núcleo pulposo, por um anel fibroso periférico formado por camadas concêntricas de colágeno chamado ânulo fibroso e pelas placas terminais cartilaginosas que conectam o disco aos corpos vertebrais.
Essa estrutura do disco permite que ele funcione como um amortecedor suportando as cargas compressivas transmitidas pela coluna e possibilitando, de uma forma controlada e estável, os movimentos entre as vértebras. As forças compressivas são primeiramente absorvidas pelo núcleo pulposo que age como uma esfera pressurizada e deformável dissipando as forças para ânulo fibroso. O ânulo fibroso, por sua vez, resiste as forças torcionais e de escorregamento limitando a mobilidade das vértebras.
Em um disco jovem, o núcleo pulposo age com uma esponja, apresentando uma enorme capacidade de absorver água. Durante a compressão, o disco diminui de volume e perde água pelas placas terminais e com a descompressão, o disco volta a aumentar de volume, absorvendo água. Esse processo de compressão e descompressão é responsável pela nutrição e hidratação do disco.
Como a degeneração discal ocorre
A discopatia degenerativa se inicia de forma natural e gradual ainda na juventude. O exato mecanismo do desgaste discal ainda não é totalmente compreendido, mas sabemos que as placas terminais vão se tornando mais finas e calcificadas diminuindo, assim, a nutrição discal e provocando alterações moleculares nos núcleos pulposos que diminuem sua capacidade de absorver água.
Essas alterações vão se intensificando com o passar dos anos e o núcleo vai desidratando e ficando cada vez mais rígido diminuindo sua capacidade de absorver as cargas compressivas, o que acaba sobrecarregando a camada externa dos discos, o ânulo fibroso, provocando a desorganização de suas fibras e podendo, até mesmo, causar fissuras e rupturas.
Essas alterações degenerativas deixam o disco mais desidratado e endurecido diminuindo sua altura e formando abaulamentos em sua periferia, como um pneu murcho de carro. Isso diminui a capacidade do disco de absorver cargas compressivas e estabilizar as vértebras, sobrecarregando as outras estruturas da coluna podendo, dessa forma, causar artrose das articulações facetarias, que ficam inflamadas e aumentam de tamanho, e a formação dos osteófitos nas margens dos corpos vertebrais, os famosos bicos de papagaio

A degeneração discal é a base para outras patologias da coluna como:
- Estenose vertebral — as alterações degenerativas discais, juntamente com os osteófitos e a artrose facetaria, provocam uma diminuição do canal vertebral e dos forames por onde as raízes saem, comprimindo as estruturas neurais.
- Espondilolistese – A degeneração discal diminui a capacidade do disco de estabilizar as vértebras e a vértebra de cima escorrega anteriormente sobre a vértebra de baixo.
- Deformidades do adulto – A diminuição da altura discal provoca alterações no alinhamento fisiológico da coluna fazendo com que ela fique cada vez mais inclinada para a frente, o chamado de desalinhamento sagital. Além disso, as vértebras podem escorregar lateralmente desenvolvendo a chamada escoliose degenerativa.
- Hérnia Discal – a sobrecarga do ânulo fibroso pode causar a ruptura das suas fibras fazendo com que o conteúdo do núcleo pulposo extravase para o canal vertebral e comprima as estruturas neurais
Causas da discopatia degenerativa
A degeneração discal é um processo natural do envelhecimento, como as rugas da pele ou os cabelos brancos, porém esse desgaste pode ser acelerado por alguns fatores de risco como:
- Predisposição genética (principal fator de risco);
- Tabagismo;
- Obesidade;
- Sedentarismo;
- Aterosclerose;
- Ocupação profissional com exposição a vibração, com movimentos repetitivos de levantamento de objetos pesados ou que exija passar muito tempo sentado.
Sintomas da discopatia degenerativa
Muitas vezes a discopatia degenerativa é totalmente assintomática, porém, em alguns casos, o disco se torna doloroso causando dores crônicas principalmente na região lombar e cervical, que são as partes com maior mobilidade da coluna. O disco jovem não é muito inervado, mas com o seu desgaste, novas terminações nervosas começam a crescer em sua periferia e a inflamação produzida durante o processo degenerativo sensibiliza essas terminações nervosas provocando dor.
Outra possível causa de dor é a instabilidade provocada pela diminuição da altura discal e pela degeneração do ânulo fibroso proporcionando, assim, micromovimentos não naturais que podem desencadear espasmos musculares provocando crises dolorosas mais agudas e intensamente debilitantes, as famosas “travadas” na coluna.
Na região cervical as dores costumam ser na região do posterior do pescoço, podendo irradiar para os trapézios e para as regiões periescapulares e pioram quando o pescoço fica muito tempo fletido como no uso dos celulares. Na lombar as dores acometem mais a região lombar baixa, no fim da coluna, podendo irradiar para a região glútea e para atrás das coxas. As dores lombares normalmente pioram quando o paciente fica muito tempo sentado ou parado em pé e, ao levantar-se da cama de manhã, é comum que o paciente sinta a sensação de que a coluna está meio travada, precisando se movimentar um pouco para ela voltar ao normal.
Como diagnosticar a discopatia degenerativa
As dores da coluna são normalmente multifatoriais e o diagnóstico da discopatia degenerativa não é tão simples, necessitando uma história clínica bem detalhada, um exame físico completo e exames de imagem como as radiografias e a ressonância magnética.
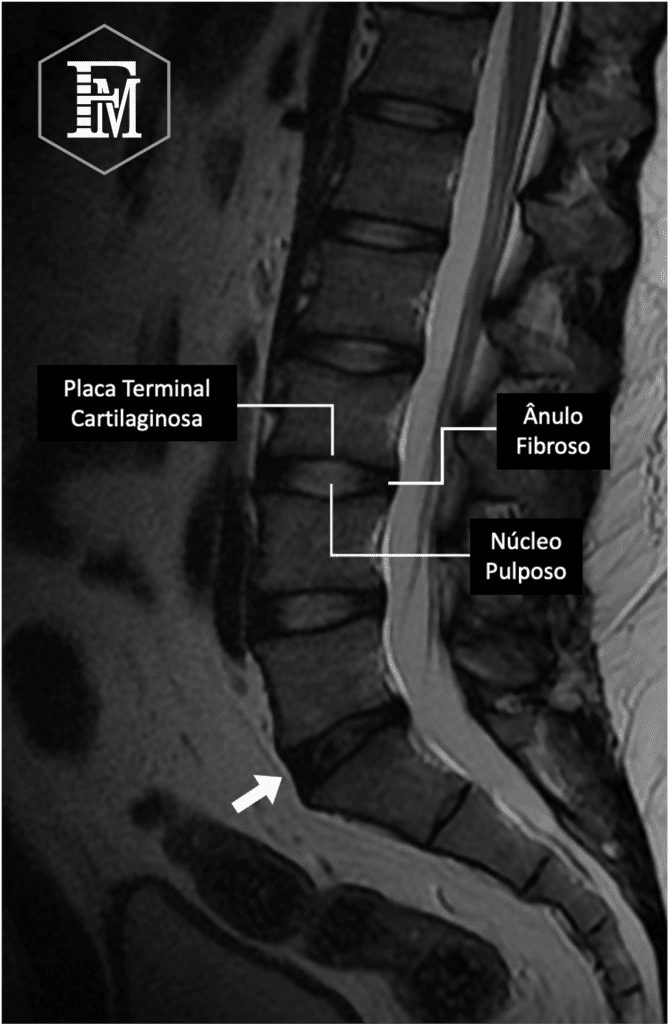
Os exames de imagem conseguem demonstrar alterações típicas da degeneração discal como:
- Redução do espaço intervertebral;
- Hipermobilidade ou até mesmo instabilidade nas radiografias em flexão e extensão;
- Presença de estruturas ósseas nas margens das vértebras, os chamados osteófitos, mais popularmente conhecidos como bicos de papagaio;
- Escurecimento do disco na ressonância magnética causado pela desidratação discal (disco “preto”);
- Abaulamentos discais;
- Sinais de fissuras do ânulo fibroso.
Tratamento para discopatia degenerativa
A degeneração discal não tem cura e, infelizmente, ainda não é possível restaurar ou regenerar o disco intervertebral lesado. O seu tratamento visa apenas o alívio dos sintomas e redução da progressão do desgaste discal. A grande maioria dos pacientes que apresentam discopatia degenerativa sintomática respondem muito bem aos tratamentos conservadores, e esta deve sempre ser a primeira linha terapêutica de escolha.
O tratamento conservador se baseia no controle da dor, no condicionamento e fortalecimento da musculatura estabilizadora da coluna, no alongamento de possíveis grupos musculares encurtados, na melhora postural e no ganho e manutenção da mobilidade adequada da coluna. Esses objetivos são alcançados por meio do uso de medicamentos analgésicos e anti-inflamatórios, sessões de acupuntura, programas de fisioterapia e atividade física regular, como pilates, por exemplo.
Mudanças no estilo de vida e nos hábitos posturais também devem ser estimulados como forma de garantir a redução do desconforto dos pacientes com discopatia degenerativa. Alguns dos principais cuidados que geralmente recomendados são:
- Parar de fumar;
- Manter um peso corporal compatível com sua altura. Caso necessário, procure um profissional especializado para auxiliar na prevenção e controle do sobrepeso;
- Ter cuidado postural nas atividades do cotidiano, inclusive ao caminhar, dormir e permanecer sentado na mesma posição;
- Estar atento ao levantar objetos pesados, sempre fazendo isso de forma correta e sem sobrecarregar a coluna;
- Fazer exercícios que trabalham o alongamento e fortalecimento do corpo, sempre com orientação especializada e respeitando os limites de seu corpo;
- Praticar atividades físicas que favorecem a mobilidade da coluna.
A infiltração na coluna pode ser indicada em pacientes refratários aos tratamentos conservadores com o objetivo de melhorar a dor e a mobilidade do paciente possibilitando, assim, uma reabilitação mais efetiva. O procedimento consiste na aplicação de uma injeção de anestésico e anti-inflamatório (corticoide) no canal vertebral ou dentro do disco, controlando a dor e o processo inflamatório.
Quando todas as medidas conservadoras já foram utilizadas e o paciente ainda se mantém bem sintomático uma cirurgia pode ser recomendada. As principais cirurgias realizadas para o tratamento da discopatia degenerativa são a artrodese, que consiste na fusão cirúrgica de duas ou mais vértebras bloqueando a mobilidade entre elas, e a artroplastia que é a troca do disco degenerado por uma prótese artificial preservando o movimento do segmento vertebral. Porém, esta última cirurgia tem indicações mais restritas e não pode se recomendada para qualquer paciente.
Cabe ao médico especialista em cirurgia de coluna realizar o diagnóstico adequado e avaliar qual tratamento trará mais benefícios para a saúde e qualidade de vida do paciente.
Para saber mais sobre a discopatia degenerativa, entender melhor como esta condição se desenvolve e descobrir como ela pode ser tratada, entre em contato e agende uma consulta com o Dr. Fernando Marcelino.
Fontes:
Dr. Fernando Marcelino
Biblioteca Virtual em Saúde.
Spine-health
Rothman & Simeoni, The Spine 7th ed
Kirnaz S, Capadona C, Wong T, Goldberg JL, Medary B, Sommer F, et al. Fundamentals of Intervertebral Disc Degeneration. World Neurosurg. 2022;157:264–73.
Amelot A, Mazel C. The Intervertebral Disc: Physiology and Pathology of a Brittle Joint. World Neurosurg [Internet]. 2018;120:265–73. Available from: https://doi.org/10.1016/j.wneu.2018.09.03
Kos N, Gradisnik L, Velnar T. A Brief Review of the Degenerative Intervertebral Disc Disease. Med Arch (Sarajevo, Bosnia Herzegovina). 2019;73(6):421–4.

